Diagnostiquer, surveiller, injecter.
DMLA, rétinopathie diabétique, occlusions veineuses et artérielles, choriorétinopathie séreuse centrale, néovaisseaux du myope fort : la rétine médicale prend en charge les pathologies qui se traitent sans bistouri, par injections intra-vitréennes, laser de photocoagulation et surveillance rapprochée.
La pellicule de l'appareil photo.
La rétine est indispensable à la vision. Elle tapisse le fond de l'œil comme la pellicule d'un appareil photo. C'est dans ce tissu que se trouvent les photorécepteurs qui transforment la lumière en signal électrique, transmis au cerveau via le nerf optique.
On distingue deux grandes prises en charge : la rétine médicale regroupe les pathologies qui se traitent par injections, laser et surveillance — c'est l'objet de cette page. La rétine chirurgicale concerne les pathologies qui passent par le bloc opératoire (membrane épimaculaire, trou maculaire, décollement de rétine).
Au Pôle Ophtalmo de Melun, ces deux versants sont assurés sur place par trois praticiens : tous les examens, injections et laser de photocoagulation sont réalisés en consultation, sans déplacement extérieur.
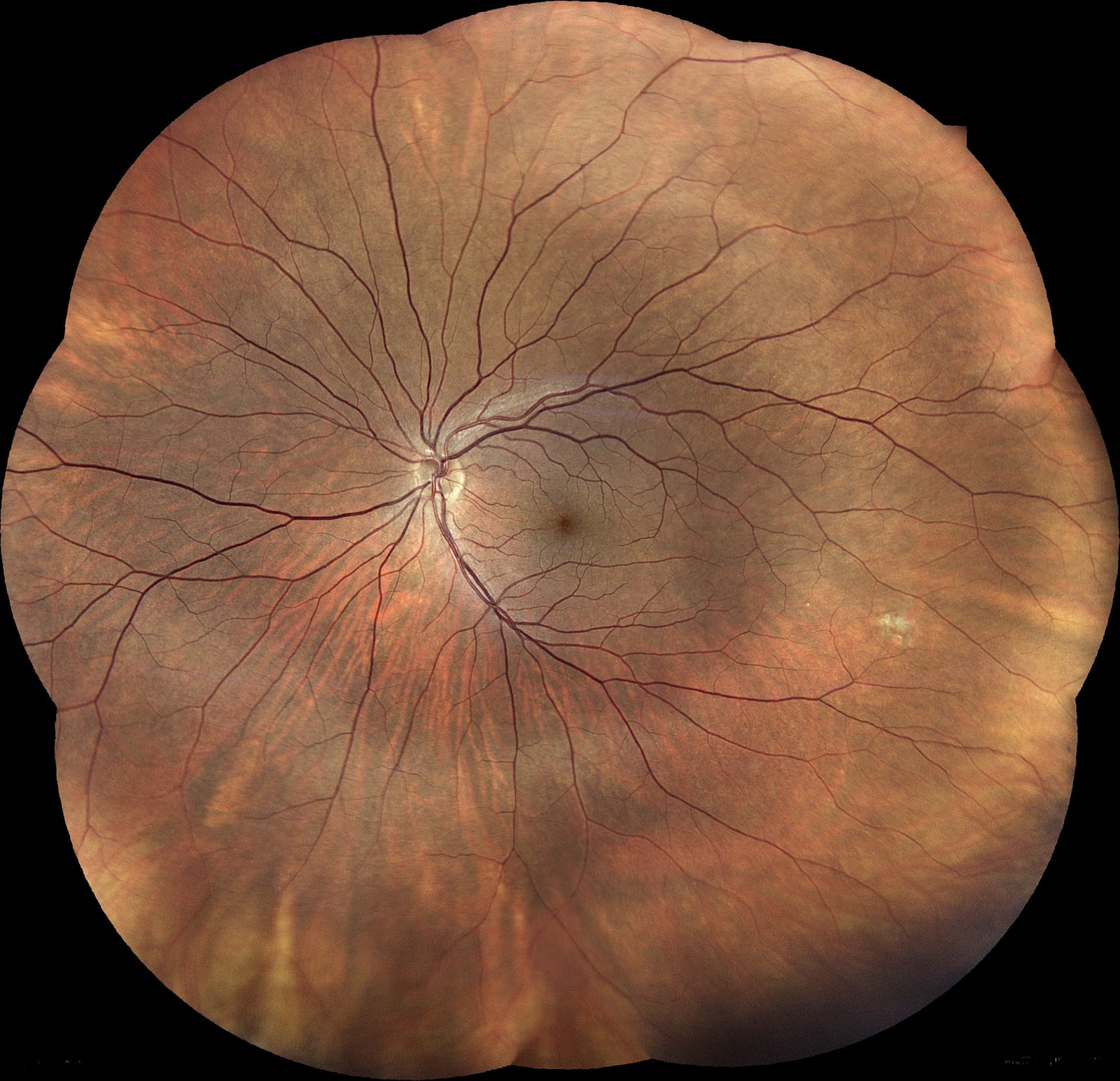
Comprendre la rétine, pour comprendre les maladies.
La rétine n'est pas un simple capteur passif : c'est un véritable tissu nerveux, organisé en couches, qui pré-traite l'image avant de l'envoyer au cerveau. Comprendre son anatomie aide à comprendre pourquoi telle pathologie touche le centre de la vision et telle autre, sa périphérie.
Une membrane en dix couches.
La rétine est un tissu nerveux fin de 0,2 mm d'épaisseur, composé de dix couches superposées. La lumière la traverse en grande partie avant d'atteindre les photorécepteurs au fond, puis le signal remonte vers les cellules ganglionnaires dont les axones forment le nerf optique.
Sous les photorécepteurs, l'épithélium pigmentaire (EPR) joue un rôle nourricier majeur : il recycle les pigments visuels et élimine les déchets cellulaires. Son dysfonctionnement est au cœur de la DMLA.
Trois zones, trois rôles distincts.
La rétine n'est pas uniforme. Trois territoires se partagent la fonction visuelle :
- La fovéa (1,5 mm) : la lecture, les visages, les détails fins.
- La macula (5,5 mm) : la vision centrale colorée.
- La périphérie : le mouvement, la vision nocturne, le champ visuel large.
C'est pourquoi la DMLA n'entraîne jamais de cécité totale : elle attaque la macula mais épargne la périphérie. À l'inverse, un décollement de rétine périphérique commence par un voile latéral, sans toucher d'emblée le centre.
Cônes, bâtonnets, deux populations.
La rétine humaine compte environ 6 millions de cônes (vision des couleurs et du détail, concentrés à la fovéa) et 120 millions de bâtonnets (vision nocturne, sensibles à la moindre lumière, dispersés en périphérie).
La fovéa, où la densité de cônes culmine, est presque dépourvue de bâtonnets. C'est l'inverse à 20° d'excentricité. C'est pourquoi en faible luminosité, on voit mieux du coin de l'œil qu'en regardant directement un objet.
Six grandes pathologies de la rétine médicale.
De la DMLA (première cause de malvoyance après 60 ans) à la rétinopathie diabétique en passant par les occlusions vasculaires, chaque pathologie a ses symptômes, son bilan et son traitement médical. Toutes peuvent être prises en charge sur place, sans passage au bloc opératoire.
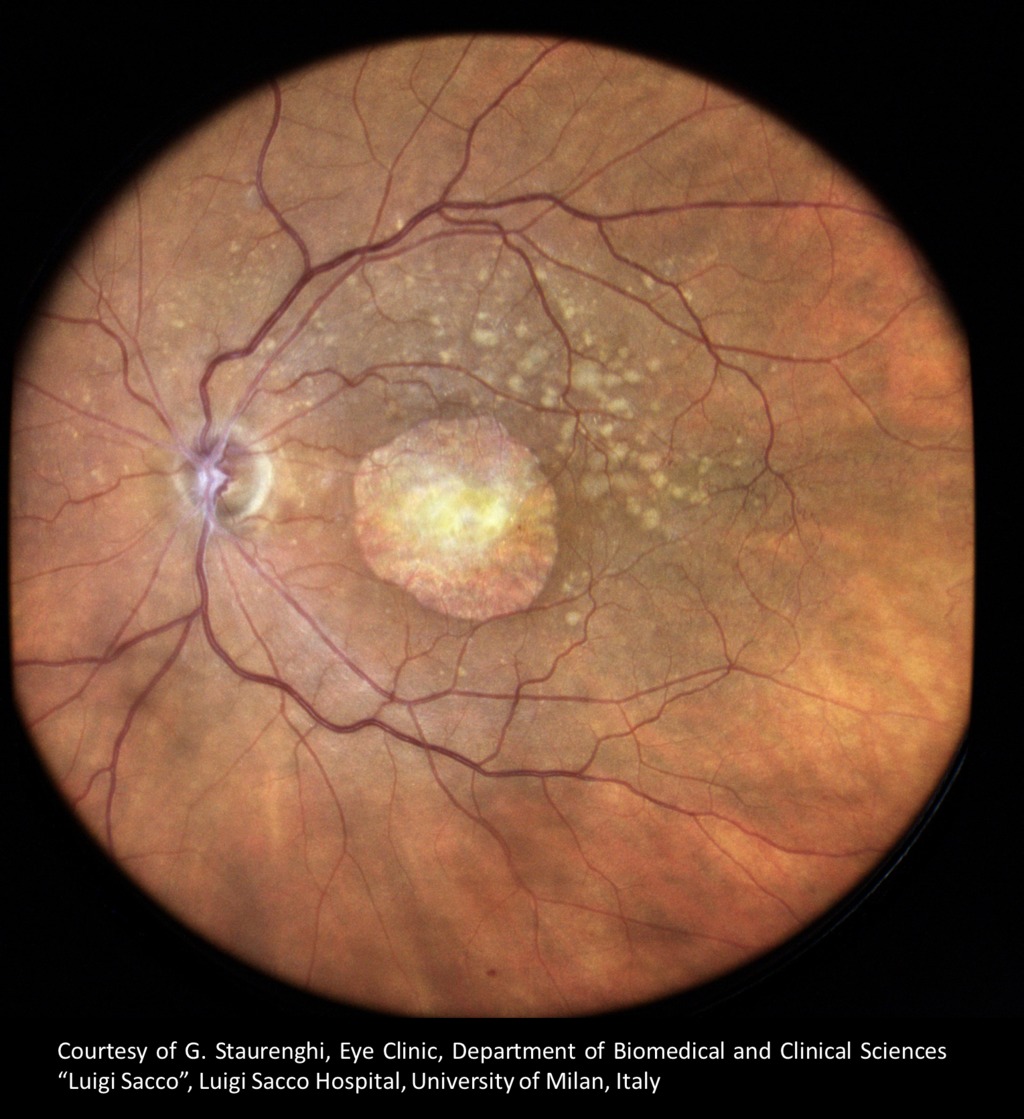
Dégénérescence maculaire liée à l'âge.
La DMLA atteint la macula, là où se concentre la plus grande densité de photorécepteurs. Elle se manifeste par une baisse d'acuité, des déformations des lignes droites et parfois une tache centrale.
Définition
On distingue deux formes principales :
- La forme sèche (atrophique) : évolution lente, progressive, par disparition de l'EPR et des photorécepteurs maculaires.
- La forme humide (exsudative) : apparition de néovaisseaux choroïdiens sous la rétine, qui fuient et créent un œdème ou une hémorragie maculaire d'évolution rapide.
En pratique, le patient ressent une baisse d'acuité de loin et de près, parfois associée à des déformations des lignes droites (métamorphopsies) ou à une tache visuelle centrale (scotome).
Risques
En l'absence de prise en charge, la DMLA peut entraîner une baisse d'acuité visuelle profonde et d'importantes déformations. Il faut toutefois rappeler que la DMLA ne rend pas aveugle : même quand la vision centrale est très atteinte, la vision périphérique est préservée — la marche, l'orientation et l'autonomie restent possibles.
Diagnostic
L'examen du fond d'œil met en évidence des drusen (dépôts jaunâtres entre l'EPR et la choroïde), parfois des hémorragies. L'OCT précise la gravité de l'atteinte et distingue la forme sèche de la forme humide en visualisant l'œdème ou les néovaisseaux. L'OCT-Angiographie permet de cartographier ces néovaisseaux sans injection de produit de contraste.
Traitements
Forme débutante : l'étude internationale AREDS II a démontré que des suppléments vitaminiques associant vitamines C et E, zinc, lutéine, zéaxanthine et oméga-3 retardent l'évolution vers des formes plus avancées (cf. section Nutrition).
DMLA sèche : il n'existe actuellement pas de traitement curatif. La surveillance et l'auto-dépistage par grille d'Amsler restent essentiels. Des études prometteuses sont en cours.
DMLA humide : dès qu'apparaissent un œdème ou une hémorragie, la DMLA devient accessible à un traitement par injection intra-vitréenne d'anti-VEGF. Les injections sont généralement répétées chaque mois jusqu'à efficacité, puis espacées progressivement selon un schéma de traitement à la demande (« treat & extend »).

La grille d'Amsler.
Au-delà de 60 ans, ou en présence d'antécédents personnels ou familiaux de DMLA, il est conseillé de faire régulièrement un auto-dépistage à l'aide de la grille d'Amsler.
- Placez-vous à 25 cm de la grille, avec vos verres correcteurs ou vos lentilles.
- Fixez le rond central, en cachant un œil puis l'autre.
- Si les lignes vous paraissent déformées, ondulées ou interrompues, consultez votre ophtalmologiste.
Rétinopathie diabétique.
Le diabète, lorsqu'il est mal équilibré ou évolue depuis longtemps, fragilise les microvaisseaux qui irriguent la rétine. C'est l'une des premières causes de cécité avant 65 ans dans les pays développés — et l'une des plus évitables grâce au dépistage.
Définition
L'hyperglycémie chronique altère la paroi des capillaires rétiniens : ils deviennent perméables, se bouchent, et la rétine se met à manquer d'oxygène. On distingue trois stades :
- Rétinopathie non proliférante : microanévrismes, petites hémorragies, exsudats lipidiques.
- Rétinopathie proliférante : apparition de néovaisseaux fragiles qui peuvent saigner massivement dans le vitré.
- Œdème maculaire diabétique (OMD) : épaississement de la macula par fuite des capillaires, première cause de baisse de vision chez le diabétique.
Risques
Au stade débutant, la rétinopathie est totalement asymptomatique : c'est tout l'enjeu du dépistage. Une rétinopathie proliférante non traitée peut conduire à une hémorragie intra-vitréenne brutale, à un décollement de rétine par traction, ou à un glaucome néovasculaire — des complications qui peuvent être très graves.
Diagnostic
Un fond d'œil annuel est recommandé chez tout patient diabétique, plus rapproché en cas de mauvais équilibre ou de lésions déjà présentes. La rétinophotographie grand champ et l'OCT maculaire sont les examens de référence. L'OCT-Angiographie permet de visualiser les zones d'ischémie sans injection.
Traitements
L'équilibre métabolique reste la base : glycémie, tension artérielle, lipides. Le suivi diabétologique est indissociable du suivi ophtalmologique.
Œdème maculaire diabétique : injections intra-vitréennes d'anti-VEGF en première intention, ou de corticoïdes retard (Ozurdex) selon les profils.
Rétinopathie proliférante : panphotocoagulation laser (PPR) qui détruit les zones rétiniennes ischémiques pour faire régresser les néovaisseaux. Réalisée en plusieurs séances, sous anesthésie topique, en consultation.
Occlusion veineuse rétinienne.
Quand une veine de la rétine se bouche brutalement, le sang s'accumule en amont et la rétine s'imbibe d'hémorragies — un tableau spectaculaire que les ophtalmologistes appellent « ciel sanglant ». La complication majeure est l'œdème maculaire, traité aujourd'hui par injections.
Définition
On distingue deux atteintes selon le territoire veineux concerné :
- OVCR (Occlusion de la Veine Centrale de la Rétine) : le tronc principal est obstrué, la totalité de la rétine saigne.
- OBVR (Occlusion de Branche Veineuse Rétinienne) : seule une branche est touchée, les hémorragies sont localisées à un secteur.
Dans les deux cas, il s'agit d'une thrombose veineuse liée le plus souvent à des facteurs de risque cardio-vasculaires : hypertension artérielle, diabète, tabagisme, troubles du cholestérol, glaucome.
Risques
La gêne ressentie est variable : d'une simple baisse de vision à un voile profond, indolore, d'apparition rapide. La principale complication est l'œdème maculaire, qui altère durablement la vision centrale. Dans les formes ischémiques sévères, des néovaisseaux peuvent apparaître à plusieurs mois et provoquer un glaucome néovasculaire, redoutable.
Diagnostic
Le fond d'œil dilaté pose le diagnostic en consultation. L'OCT mesure l'œdème maculaire et l'OCT-Angiographie identifie les zones d'ischémie capillaire. Une angiographie à la fluorescéine peut compléter le bilan dans les formes sévères. Un bilan général à la recherche de facteurs de risque cardio-vasculaires est systématique.
Traitements
Œdème maculaire : injections intra-vitréennes d'anti-VEGF ou d'implant de corticoïde retard (Ozurdex). Le traitement est répété tant que persiste l'œdème, parfois pendant plusieurs années avec espacement progressif.
Forme ischémique : laser de photocoagulation sectoriel pour prévenir les néovaisseaux et leurs complications.
Le traitement des facteurs de risque (tension, diabète, cholestérol, sevrage tabac) est au moins aussi important que le geste ophtalmologique : il prévient la récidive et protège l'œil controlatéral.
Occlusion artérielle rétinienne.
L'occlusion artérielle est l'AVC de l'œil. Elle survient lorsqu'un caillot bouche l'artère qui irrigue la rétine. Le patient ressent une baisse de vision brutale, profonde et indolore, en quelques secondes à quelques minutes. C'est une urgence médicale absolue.
Définition
- OACR (Occlusion de l'Artère Centrale de la Rétine) : tronc principal obstrué, perte visuelle quasi totale d'un œil.
- OABR (Occlusion de Branche Artérielle) : amputation d'un secteur du champ visuel.
Le mécanisme est presque toujours embolique : un fragment de plaque d'athérome venu d'une carotide, ou un thrombus d'origine cardiaque. C'est la traduction oculaire d'une maladie vasculaire générale.
Risques
Sans rétablissement rapide de la circulation, la rétine est définitivement détruite en 90 à 120 minutes. La récupération visuelle est généralement très limitée. Mais surtout : l'OACR est une sentinelle d'AVC. Le risque d'accident vasculaire cérébral est multiplié dans les jours qui suivent — c'est pourquoi tout patient présentant une OACR doit être orienté en urgence vers un service de neurologie vasculaire pour un bilan complet.
Diagnostic
Le fond d'œil retrouve une rétine pâle, blanchâtre, contrastant avec une macula rouge cerise (la choroïde sous-jacente apparaît à travers la fovéa, plus fine). Les artères sont grêles, filiformes, parfois siège d'embolies visibles. Le bilan en urgence comprend Doppler des troncs supra-aortiques, ECG, échographie cardiaque.
Traitements
À la phase aiguë, aucun traitement n'a fait la preuve de son efficacité en routine pour récupérer la vision. Massage oculaire, baisse rapide de la pression intra-oculaire, oxygénothérapie peuvent être tentés mais leurs résultats sont décevants.
L'enjeu majeur est la prévention de l'AVC : aspirine, contrôle des facteurs de risque, désobstruction d'une carotide sténosée si nécessaire. Le suivi conjoint avec le neurologue et le cardiologue est indispensable.
Choriorétinopathie séreuse centrale.
La CRSC touche typiquement l'homme jeune entre 30 et 50 ans, souvent stressé, sportif, parfois exposé à des corticoïdes. Elle se traduit par une vision centrale floue, déformée, avec une impression de « tache jaunâtre » au centre du champ visuel.
Définition
Sous l'effet d'une dysfonction de l'EPR et de la choroïde, du liquide séreux (un peu comme de l'eau claire) s'accumule sous la rétine au niveau de la macula. Il forme un petit dôme bien visible à l'OCT, qui soulève la fovéa et brouille la vision.
Les facteurs déclenchants les plus fréquents :
- Stress, anxiété, surmenage professionnel.
- Corticoïdes (par voie générale, locale, inhalée — y compris en gouttes nasales).
- Personnalité de type A, sommeil perturbé, certains traitements de la fertilité.
Risques
Dans environ 80 % des cas, la CRSC guérit spontanément en 1 à 4 mois. Mais les récidives sont fréquentes. Une forme chronique ou multirécidivante peut entraîner des altérations durables de l'EPR et de la macula, avec baisse définitive de l'acuité visuelle.
Diagnostic
L'OCT maculaire est l'examen de référence : il montre directement le décollement séreux fovéolaire. L'OCT-Angiographie peut révéler des anomalies de la choroïde sous-jacente. Une angiographie à la fluorescéine et au vert d'indocyanine est utile dans les formes chroniques pour identifier les points de fuite et guider le traitement.
Traitements
Forme aiguë : simple surveillance et identification du facteur déclenchant. Arrêt impératif de tout corticoïde non indispensable, gestion du stress, hygiène de vie.
Forme chronique ou récidivante : photothérapie dynamique (PDT) à la vertéporfine, à dose réduite, qui cible la choroïde anormale. Les traitements laser micropulsés représentent une alternative dans certaines indications. Les anti-VEGF n'ont qu'une place marginale, sauf néovascularisation associée.
Néovaisseaux du myope fort.
Au-delà de −6 dioptries, l'œil très allongé soumet la rétine à un étirement permanent. Sa choroïde s'amincit, et environ 5 à 10 % des myopes forts développent un jour un néovaisseau maculaire qui peut menacer la vision centrale.
Définition
Le néovaisseau choroïdien myopique (MNV) est un petit vaisseau anormal qui apparaît sous la rétine, traverse la membrane de Bruch et fuit, créant un œdème ou une hémorragie maculaire. Il se manifeste par une baisse de vision rapide, des métamorphopsies (lignes ondulées) et un scotome central.
D'autres complications maculaires existent chez le myope fort : maculopathie myopique évolutive, fovéoschisis, atrophie chorio-rétinienne du staphylome postérieur — qui sortent du cadre des néovaisseaux mais relèvent du même suivi spécialisé.
Risques
Sans traitement, le néovaisseau évolue vers une cicatrice fibreuse maculaire définitive (taie de Förster-Fuchs), responsable d'une baisse d'acuité majeure et durable. Détecté tôt et traité rapidement, le pronostic est en revanche bien meilleur qu'avant l'ère des anti-VEGF.
Diagnostic
L'OCT maculaire retrouve un soulèvement de l'EPR par le MNV avec œdème ou fluide sous-rétinien. L'OCT-Angiographie, particulièrement adaptée à la myopie forte (où l'angiographie classique est gênée par l'amincissement choroïdien), visualise directement le réseau néovasculaire. Un suivi rapproché par grille d'Amsler est conseillé chez tout myope fort.
Traitements
Le traitement de référence repose sur les injections intra-vitréennes d'anti-VEGF. Contrairement à la DMLA humide où les injections sont souvent mensuelles puis prolongées, le MNV myopique répond généralement à moins d'injections (souvent 3 à 5 sur l'année initiale, puis à la demande selon l'OCT).
Le suivi régulier est essentiel : un nouvel épisode peut survenir des années plus tard, sur le même œil ou sur l'autre.
Trois signes qui doivent amener à consulter sans délai.
Toute baisse de vision brutale et indolore, sans cause traumatique, doit être considérée comme une urgence rétinienne jusqu'à preuve du contraire. Consultez immédiatement un ophtalmologiste ou rendez-vous aux urgences ophtalmologiques.
Voile noir soudain
Apparition rapide d'une zone aveugle ou d'une perte de vision sur tout ou partie d'un œil (OACR, OVCR).
Métamorphopsies récentes
Lignes droites soudainement ondulées ou déformées, tache centrale (DMLA exsudative, MNV myopique).
Tache centrale jaunâtre
Vision centrale floue, sensation de regarder à travers une bulle d'eau (CRSC, œdème maculaire).
Six examens pour poser le diagnostic.
Au Pôle, tous ces examens sont réalisés sur place, en consultation. Pour la plupart, aucune injection intra-veineuse n'est nécessaire — l'imagerie moderne permet de poser la majorité des diagnostics sans piqûre.

Fond d'œil dilaté
L'examen clé. Le collyre mydriatique dilate la pupille en 15–30 min. L'ophtalmologiste explore la rétine centrale et périphérique à la lampe à fente.
OCT maculaire
Tomographie en cohérence optique : coupe haute résolution de la macula. Indispensable pour DMLA, œdème maculaire, CRSC, MNV myopique.
OCT-Angiographie
Cartographie du réseau vasculaire rétinien et choroïdien sans injection intra-veineuse. Précieuse dans la DMLA exsudative, la rétinopathie diabétique et les MNV myopiques.
Rétinophotographie
Photographie couleur grand champ de la rétine : dépistage du diabète, suivi longitudinal des pathologies maculaires, comparaisons entre consultations.
Angiographie fluorescéine / ICG
Avec injection intra-veineuse de produit de contraste. Réservée aux indications précises : DMLA atypique, CRSC chronique, vasculites rétiniennes.
Grille d'Amsler
Auto-dépistage simple, à faire chez soi à 25 cm un œil après l'autre. Détecte précocement métamorphopsies et scotomes — pierre angulaire du suivi DMLA.
Anti-VEGF, corticoïdes, laser.
Trois familles thérapeutiques pour la rétine médicale. Toutes sont réalisées au Pôle, en consultation, sans hospitalisation.
IVT anti-VEGF
Traitement de référence de la DMLA humide, de l'œdème maculaire diabétique, des occlusions veineuses et des néovaisseaux du myope fort. Injection au bloc, sous anesthésie topique, en moins de 5 minutes. Répétée mensuellement jusqu'à efficacité, puis espacement progressif.
IVT corticoïdes (Ozurdex)
Implant biodégradable de dexaméthasone à libération prolongée. Indication particulière dans l'œdème maculaire diabétique cortico-sensible, l'OVCR et les œdèmes maculaires inflammatoires. Effet sur 3 à 6 mois, à surveiller de près (tension oculaire, cataracte).
Photocoagulation laser
Panphotocoagulation rétinienne dans la rétinopathie diabétique proliférante. Laser focal maculaire ou sectoriel dans certaines occlusions veineuses. Réalisé en consultation, en plusieurs séances, sous anesthésie topique. Indolore ou très peu douloureux.
Nourrir la rétine, protéger la vision.
La rétine est le tissu de l'organisme qui consomme le plus d'oxygène par gramme. Elle est donc particulièrement exposée au stress oxydatif. La fovéa concentre des pigments protecteurs — lutéine, zéaxanthine, méso-zéaxanthine — que l'organisme ne fabrique pas lui-même : ils proviennent uniquement de l'alimentation.
Les nutriments-clés
- Lutéine + zéaxanthine (10 + 2 mg/j) : épinards, chou kale, brocoli, jaune d'œuf, maïs — les pigments maculaires.
- Oméga-3 (DHA / EPA) : poissons gras (sardine, maquereau, saumon) deux fois par semaine — composants majeurs des photorécepteurs.
- Vitamine C (500 mg/j) : agrumes, kiwi, poivron, brocoli — antioxydant.
- Vitamine E (400 UI/j) : huiles végétales, amandes, noisettes — antioxydant lipophile.
- Zinc (80 mg/j) : huîtres, viande rouge, légumineuses — cofacteur enzymatique de l'EPR.
- Cuivre (2 mg/j) : associé au zinc pour éviter une carence induite.
L'étude AREDS II — ce qui est démontré
L'étude américaine AREDS II, publiée en 2013 et menée sur près de 4 000 patients, a montré qu'une complémentation orale combinant ces nutriments réduit d'environ 25 % le risque d'évolution vers une forme avancée de DMLA chez les patients atteints d'une DMLA intermédiaire. Ce n'est pas un traitement curatif — mais un ralentissement démontré, ce qui est rare en ophtalmologie préventive.
Au-delà des compléments : le mode de vie
- Régime méditerranéen (légumes verts, poissons, huile d'olive, fruits) : associé à un risque réduit de DMLA dans plusieurs études européennes.
- Arrêt du tabac : principal facteur de risque modifiable de DMLA, multiplie le risque par 2 à 4.
- Protection solaire : lunettes filtrant les UV, particulièrement en haute montagne, en mer et chez les personnes à iris clair.
- Contrôle tensionnel et glycémique : central pour prévenir occlusions vasculaires et rétinopathie diabétique.
Quand prendre des compléments AREDS II ?
L'indication n'est pas systématique. Une complémentation est généralement recommandée en cas de DMLA intermédiaire confirmée (drusen volumineux, altérations de l'EPR), ou parfois en cas d'antécédents familiaux importants. Chez le sujet sain sans signe rétinien, l'intérêt n'est pas démontré. Une discussion médicale individualisée reste indispensable, en particulier chez le fumeur actif (la formule originale d'AREDS contenait du bêta-carotène, retiré dans AREDS II au profit de la lutéine et de la zéaxanthine).
Trois praticiens pour la rétine médicale.
Un ophtalmologiste dédié à la rétine médicale (suivi, injections, dépistage), et deux chirurgiens vitréo-rétiniens qui assurent également la prise en charge médicale.

Dr Meney
Prise en charge médicale des pathologies rétiniennes : suivi de la DMLA, injections intra-vitréennes, dépistage de la rétinopathie diabétique.
Rétine médicale Voir le profil →
Dr Pierre Nicolle
Expert en rétine médicale et chirurgicale. Assure également les injections intra-vitréennes et le suivi de la DMLA et du diabète.
Médical + Chirurgical Voir le profil →
Dr Violaine Allou
Experte en rétine médicale et chirurgicale. Thèse sur l'œdème maculaire post-opératoire. Suivi médical et injections.
Médical + Chirurgical Voir le profil →Ce que les patients nous demandent souvent.
Les injections intra-vitréennes sont-elles douloureuses ?
Non. L'injection est réalisée sous anesthésie topique (collyre), dans des conditions strictes d'asepsie au bloc opératoire. Le geste dure moins de 5 minutes. La plupart des patients ressentent une simple pression, sans douleur. Un léger inconfort oculaire pendant quelques heures après l'injection est habituel.
Combien d'injections vais-je devoir faire ?
Cela dépend de la pathologie. Dans la DMLA humide, on commence par 3 injections mensuelles dites « de charge », puis on espace progressivement selon la réponse de l'OCT — souvent une injection toutes les 6 à 12 semaines en entretien. Dans l'œdème maculaire diabétique, le rythme est variable. Pour un néovaisseau du myope fort, le nombre est généralement plus faible (3 à 5 sur la première année). Les injections peuvent ensuite être suspendues si l'œdème reste sec, mais une surveillance reste nécessaire.
Le traitement par injections est-il pris en charge ?
Oui. Les anti-VEGF (Eylea, Lucentis, Vabysmo, Beovu) et les corticoïdes retard (Ozurdex) sont remboursés à 100 % par la Sécurité sociale dans leurs indications validées (DMLA humide, OMD, OVCR, MNV myopique).
Je suis diabétique, à quelle fréquence dois-je consulter ?
Un fond d'œil une fois par an minimum chez tout patient diabétique, dès le diagnostic de diabète (et dès la puberté chez l'enfant). Le rythme est rapproché en cas de mauvais équilibre glycémique, de grossesse, ou de lésions déjà constatées. Le suivi ophtalmologique est indissociable du suivi diabétologique : votre diabétologue et votre ophtalmologiste travaillent en équipe.
DMLA sèche, DMLA humide : quelle différence ?
La DMLA sèche (atrophique) évolue lentement par disparition progressive des cellules maculaires. La DMLA humide (exsudative) est due à des néovaisseaux choroïdiens qui fuient sous la rétine, créant œdème ou hémorragie d'apparition rapide. La forme sèche n'a pas de traitement curatif aujourd'hui mais évolue lentement ; la forme humide progresse vite mais répond généralement bien aux injections d'anti-VEGF. Une forme sèche peut basculer en forme humide à tout moment, d'où l'importance de la surveillance par grille d'Amsler.
Que faire si je perds soudainement la vision d'un œil, sans douleur ?
C'est une urgence absolue. Une baisse de vision brutale, profonde, sur un œil, sans douleur ni traumatisme, peut être une occlusion artérielle (l'AVC de l'œil) — qui constitue elle-même un signal d'alarme pour un AVC cérébral. Consultez immédiatement un service d'urgence ophtalmologique ou les urgences générales si l'accès est plus rapide. Le pronostic dépend de la rapidité de prise en charge.
Faut-il prendre des compléments alimentaires pour les yeux ?
Pas systématiquement. Une supplémentation type AREDS II est démontrée efficace pour ralentir une DMLA intermédiaire déjà installée. Chez le sujet sans signe rétinien, l'intérêt n'est pas démontré — une alimentation équilibrée riche en légumes verts, poissons gras et fruits frais reste la meilleure prévention. La discussion se fait au cas par cas avec votre ophtalmologiste, en particulier si vous fumez.
Puis-je conduire après un fond d'œil dilaté ?
Non. La dilatation pupillaire entraîne une gêne visuelle pendant 3 à 4 heures (éblouissement, vision floue de près). Il est déconseillé de conduire après l'examen, prévoyez un accompagnant ou un transport.
Le cabinet travaille-t-il avec les mutuelles ?
Non. Le Pôle Ophtalmo pratique le tiers payant sur la part Sécurité sociale uniquement. La part complémentaire reste à votre charge au moment du règlement : votre mutuelle vous rembourse ensuite selon votre contrat. Ce fonctionnement est indiqué sur vos devis et factures.
Rétine chirurgicale.
Membrane épimaculaire, trou maculaire, décollement de rétine, décollement postérieur du vitré : la prise en charge des pathologies qui passent par le bloc opératoire est détaillée sur la page dédiée.
Prenez rendez-vous pour un bilan rétinien complet.
Fond d'œil dilaté, OCT, OCT-Angiographie, rétinophotographie : tous les examens sont réalisés sur place, en une seule consultation.
Être suivi pour une DMLA, une rétinopathie diabétique ou une OVCR à Melun
Trois ophtalmologistes du cabinet prennent en charge la rétine médicale à Melun : le Dr Pierre Nicolle, le Dr Violaine Allou et le Dr Julia Meney. Ils assurent le diagnostic et le suivi des dégénérescences maculaires liées à l'âge (DMLA atrophique et néovasculaire), des rétinopathies diabétiques, des occlusions veineuses (OVCR, OBVR), des œdèmes maculaires et des choriorétinopathies séreuses centrales.
Le cabinet dispose d'un bloc d'injections intravitréennes dédié, où sont administrés Eylea (aflibercept), Lucentis (ranibizumab), Vabysmo (faricimab) et Ozurdex (dexaméthasone) selon le protocole indiqué par votre pathologie. Le plateau d'imagerie sur place — OCT, OCT-angiographie, rétinographie grand-champ, angiographie à la fluorescéine — permet un diagnostic complet en une consultation.
Le cabinet est situé au 28 rue Jules Ferry à Melun (77000) et reçoit les patients de Fontainebleau, Sénart, Brie-Comte-Robert, Provins, Nemours, Le Mée-sur-Seine et toute la Seine-et-Marne. Prise de rendez-vous sur Doctolib ou au 01 64 81 11 36.
Recommandations & références.
- EURETINA Guidelines on Neovascular AMD. European Society of Retina Specialists, 2020. euretina.org
- EURETINA Guidelines on Diabetic Macular Oedema. European Society of Retina Specialists, 2017. euretina.org
- Rapport SFO 2016 — DMLA. Société Française d'Ophtalmologie, 2016. sfo.asso.fr
- Age-Related Macular Degeneration — Preferred Practice Pattern. American Academy of Ophthalmology, 2019. aao.org
- Diabetic Retinopathy — Preferred Practice Pattern. American Academy of Ophthalmology, 2019. aao.org
- Recommandations sur l'usage des anti-VEGF en ophtalmologie. ANSM, 2019.