Recoller, peler, restaurer.
Décollement de rétine, membrane épimaculaire, trou maculaire, hémorragie vitréenne : la chirurgie vitréo-rétinienne traite les pathologies qui ne se résolvent qu'au bloc opératoire. Elle repose aujourd'hui sur la vitrectomie 25G mini-invasive, complétée selon les cas par cerclage scléral et tamponnement par gaz ou silicone.
Quand le bloc devient nécessaire.
La rétine chirurgicale regroupe les pathologies qui ne peuvent pas être traitées par injections ou par laser au cabinet : il faut alors entrer dans l'œil, retirer le vitré qui tracte ou comprime la rétine, et restaurer mécaniquement l'anatomie maculaire ou périphérique.
La technique de référence est la vitrectomie 25G. Trois micro-incisions de 0,5 millimètre dans la sclère permettent d'introduire les instruments : un système d'infusion, une fibre optique d'éclairage, et un vitréotome qui aspire et coupe le vitré. Le geste se fait au microscope, sous anesthésie locorégionale, le plus souvent en ambulatoire.
Au Pôle Ophtalmo de Melun, la chirurgie vitréo-rétinienne est assurée par deux chirurgiens dédiés, le Dr Pierre Nicolle et le Dr Violaine Allou, en collaboration étroite avec la rétine médicale pour le suivi pré et post-opératoire.
Le vitré, pièce centrale de la chirurgie rétinienne.
La quasi-totalité des pathologies rétiniennes chirurgicales s'explique par les rapports entre le vitré et la rétine. Comprendre ce gel transparent qui remplit l'œil, et la façon dont il vieillit, c'est comprendre pourquoi les déchirures, les trous maculaires et les décollements surviennent.
Un gel transparent à 98 % d'eau.
Le vitré occupe les quatre cinquièmes du volume de l'œil. C'est un gel transparent composé d'eau, d'acide hyaluronique et d'un fin réseau de fibres de collagène. Il assure le maintien de la forme du globe et la transmission optique de la lumière vers la rétine.
À l'œil jeune, ce gel est parfaitement homogène et adhérent à la rétine. Avec le temps, il se liquéfie progressivement — c'est le point de départ de presque toutes les pathologies de cette page.
Trois zones fortement adhérentes.
Le vitré est globalement libre de la rétine, sauf en trois zones où il y reste solidement collé :
- La base du vitré (extrême périphérie) : zone d'attache la plus puissante, jamais détachée spontanément.
- La papille (départ du nerf optique) : adhérence forte qui se rompt souvent en premier.
- La fovéa (centre de la macula) : adhérence variable, à l'origine des trous maculaires lorsqu'elle se rompt.
C'est sur ces trois points que se joue toute la pathologie chirurgicale : chaque maladie correspond à un mode de rupture de l'une de ces attaches.
De la jeunesse au DPV.
À partir de 40-50 ans, le vitré se liquéfie progressivement (synérèse) : des lacunes liquides apparaissent à l'intérieur du gel. Cette liquéfaction prépare le terrain au décollement postérieur du vitré (DPV), qui survient en moyenne vers 60-65 ans.
Le DPV est physiologique dans la majorité des cas. Mais lorsqu'il survient sur une zone de forte adhérence vitréo-rétinienne, il peut arracher la rétine et créer une déchirure, voire un trou maculaire — c'est tout l'enjeu de la consultation rapide en cas de symptômes.
Cinq grandes pathologies de la rétine chirurgicale.
Chacune correspond à un mode de rupture des rapports vitréo-rétiniens. Chacune a son traitement chirurgical de référence — réalisé sur place, en ambulatoire pour la grande majorité.
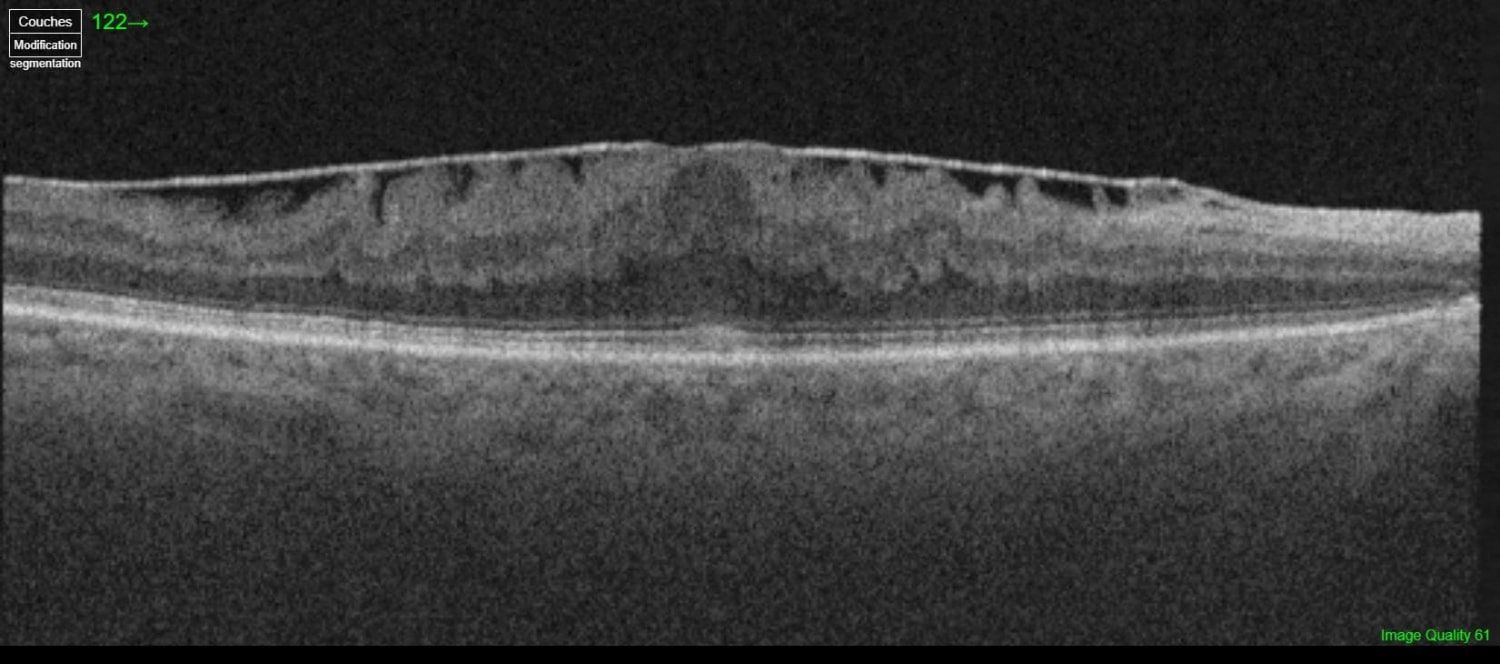
Membrane épimaculaire.
La membrane épirétinienne (MER) est une fine couche de cellules qui se forme à la surface de la macula. Comme une fine pellicule de cellophane déposée sur la rétine, elle peut avec le temps s'épaissir, se contracter, et déformer la macula sous-jacente.
Définition
Dans la majorité des cas, la MER est idiopathique — elle apparaît dans le sillage d'un décollement postérieur du vitré, sans cause retrouvée. Elle peut aussi être secondaire à une autre pathologie : décollement de rétine antérieur, occlusion veineuse, rétinopathie diabétique, uvéite, traumatisme.
Au stade précoce, le patient ne ressent aucun symptôme. À un stade avancé apparaissent une baisse d'acuité de loin et de près, un scotome central (tache visuelle centrale) et des métamorphopsies (déformation des lignes droites).
Risques
L'évolution est lente et la membrane ne menace ni la vision périphérique ni l'autre œil. Elle peut cependant retentir significativement sur la qualité de vie : lecture, conduite, reconnaissance des visages. Plus la déformation est ancienne, plus la récupération post-opératoire peut être incomplète.
Diagnostic
Le diagnostic se fait par l'examen du fond d'œil mais surtout par l'OCT, absolument essentiel. L'OCT permet d'évaluer l'épaisseur et la rétraction de la membrane, ainsi que les modifications maculaires associées : épaississement rétinien, kystes intra-rétiniens, atteinte des couches externes.
Traitement
Le traitement est exclusivement chirurgical. Aucun médicament ni laser ne peut faire régresser une membrane.
L'indication est posée selon plusieurs critères : importance de la baisse d'acuité visuelle, gêne fonctionnelle ressentie, métamorphopsies invalidantes, aspect évolutif à l'OCT. Il n'est pas nécessaire d'opérer toutes les membranes — certaines, peu symptomatiques, sont simplement surveillées.
La chirurgie consiste en une vitrectomie 25G avec pelage de la membrane, parfois associé au pelage de la membrane limitante interne (MLI). L'œil est rempli de soluté physiologique en fin d'intervention. Récupération progressive sur 3 à 6 mois.
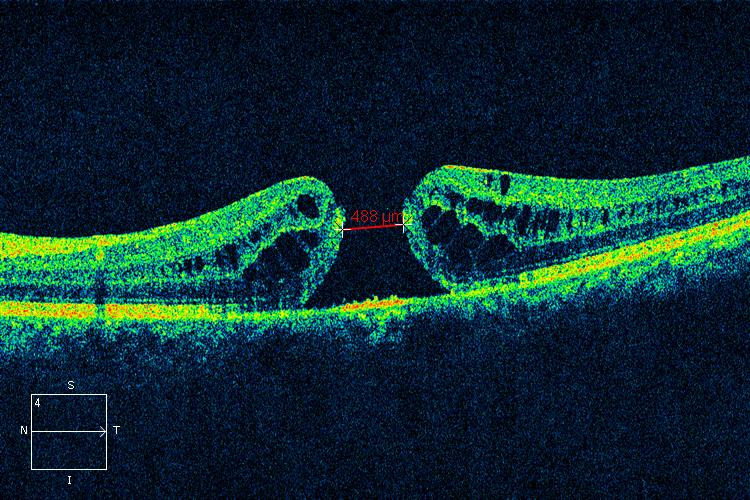
Une interruption au cœur de la vision.
Le trou maculaire est, comme son nom l'indique, une interruption de la rétine localisée au niveau de la macula : le centre même de la vision. Il survient le plus souvent dans le sillage d'un décollement postérieur du vitré.
Définition
Le vitré possède l'une de ses trois attaches principales au niveau de la fovéa. Quand il se détache, il peut « tirer » sur la rétine et arracher une minime partie du centre maculaire — créant un trou de pleine épaisseur.
Il existe aussi des trous maculaires secondaires : myopie forte, rétinopathie diabétique, traumatisme contusif, post-décollement de rétine.
Le patient ressent une baisse d'acuité visuelle, des métamorphopsies, et caractéristiquement une tache centrale noire qui suit le regard.
Stades de Gass
Quatre stades sont décrits, du plus précoce au plus évolué :
Soulèvement fovéolaire débutant, traction vitréenne — peut régresser spontanément.
Trou de pleine épaisseur de petite taille, vitré encore partiellement attaché à la fovéa.
Trou de plus de 400 µm, sans décollement postérieur du vitré complet.
Trou large avec décollement postérieur du vitré complet (anneau de Weiss).
Diagnostic
L'OCT est indispensable : il permet le diagnostic et le pronostic. La taille du trou (mesurée au point le plus étroit) est un élément déterminant pour les chances de fermeture. Plus le trou est petit et récent, meilleur est le pronostic.
Traitement
Le traitement est exclusivement chirurgical. Il est indiqué dès que le trou est constitué et que la baisse d'acuité ou la gêne sont significatives. La chirurgie associe :
- Vitrectomie 25G pour retirer le vitré et lever toute traction.
- Pelage de la membrane limitante interne (MLI) coloré au bleu Brilliant Blue : la pellicule la plus interne de la rétine est délicatement retirée pour permettre la fermeture du trou.
- Tamponnement par gaz en fin d'intervention. Le patient doit conserver une position « tête en bas » (face vers le sol) pendant 7 à 10 jours pour appliquer la bulle contre la macula.
Le taux de fermeture anatomique dépasse 90 % pour les trous de petite taille. La récupération visuelle est progressive sur 3 à 6 mois.
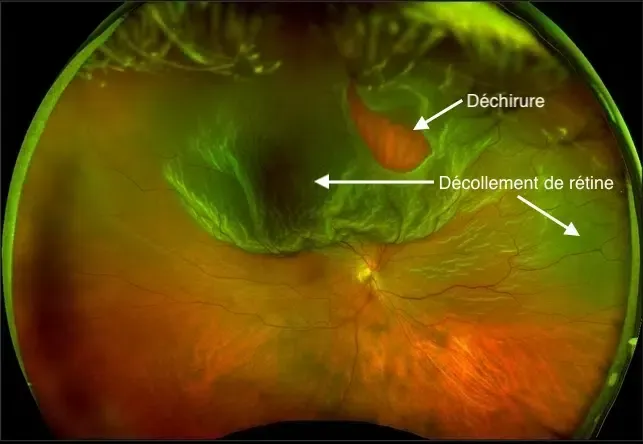
Décollement de rétine.
Le décollement de rétine est une maladie grave de l'œil. D'apparition le plus souvent brutale, il entraîne une baisse de vision avec un voile noir pouvant aller jusqu'à la cécité. Il est, dans la grande majorité des cas, unilatéral. C'est une urgence chirurgicale.
Trois mécanismes
- Décollement rhegmatogène (le plus fréquent) : une déchirure rétinienne périphérique laisse passer du liquide vitréen sous la rétine, qui se soulève progressivement.
- Décollement tractionnel : des brides vitréennes ou des néovaisseaux (rétinopathie diabétique proliférante) tirent sur la rétine et la décollent.
- Décollement exsudatif : du liquide passe sous la rétine sans déchirure (tumeurs choroïdiennes, inflammation).
Ce qui se passe
La zone décollée n'est plus capable d'assurer sa fonction de réception de l'image — ce qui entraîne une amputation du champ visuel. Les phosphènes (éclairs lumineux) et les myodésopsies (corps flottants) qui apparaissent ou augmentent sont les signes annonciateurs. L'apparition d'une tache périphérique sombre ou d'un voile noir qui s'étend est le signe d'alarme majeur.
Risques
L'histoire naturelle commence par un DPV avec une déchirure : de l'eau s'infiltre sous la rétine, puis le décollement progresse jusqu'au centre. Le risque de perte totale de la vision, sans traitement, est certain. Lorsqu'un décollement évolue plusieurs années, on peut aboutir à une perte de l'œil par inflammation et ischémie (phtyse).
Diagnostic
Le diagnostic est posé lors d'un fond d'œil dilaté. La rétinophotographie grand champ et l'OCT peuvent compléter le bilan. Une échographie B est utile quand la cataracte ou une hémorragie du vitré empêche de visualiser la rétine.
Traitement
Le traitement est exclusivement chirurgical et urgent. La chirurgie la plus pratiquée aujourd'hui est la vitrectomie 25G, qui retire le vitré, recolle la rétine, traite les déchirures par laser ou cryode (cryothérapie) et applique un tamponnement par gaz ou plus rarement par silicone selon la complexité.
Le cerclage scléral (bandelette de silicone autour du globe oculaire) reste une option, parfois associée à la vitrectomie chez le sujet jeune ou pour certains décollements simples. Le choix de la technique est adapté à chaque patient.
Le pronostic dépend principalement de l'atteinte ou non de la macula avant l'intervention. Si la macula est encore appliquée, la récupération est généralement excellente. Si elle est décollée, la récupération est plus variable et plus lente.
Trois signes qui doivent amener à consulter en urgence.
Devant l'apparition soudaine de ces symptômes, consultez immédiatement un ophtalmologiste ou rendez-vous aux urgences ophtalmologiques. Un décollement de rétine est une urgence chirurgicale — chaque jour compte pour le pronostic visuel.
Phosphènes
Éclairs ou flashs lumineux dans le champ visuel, surtout dans l'obscurité.
Myodésopsies soudaines
Apparition brutale ou multiplication de corps flottants.
Voile noir
Tache sombre ou rideau qui s'étend progressivement dans le champ visuel.
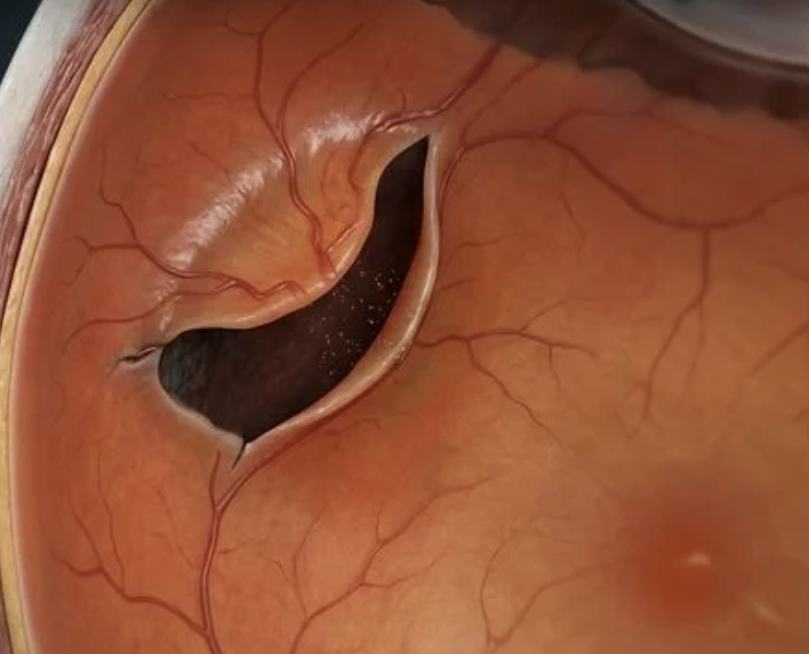
Quand le décollement postérieur du vitré arrache la rétine.
Le décollement postérieur du vitré est un phénomène physiologique qui touche la majorité des plus de 60 ans. Bénin la plupart du temps, il peut occasionnellement créer une déchirure rétinienne — et c'est précisément là que la rétine chirurgicale entre en jeu, en amont du décollement de rétine constitué.
Définition
Lors d'un DPV, le vitré qui se sépare de la rétine peut tirer sur des zones de forte adhérence et provoquer :
- Une déchirure rétinienne en fer à cheval, à clapet : risque majeur de décollement.
- Un trou rétinien rond, sans clapet, à risque plus modéré.
- Une palissade (zone de fragilité périphérique préexistante) qui peut décompenser.
- Une hémorragie intra-vitréenne par rupture d'un petit vaisseau lors de la traction.
Risques
Une déchirure non traitée évolue dans 30 à 50 % des cas vers un décollement de rétine dans les semaines qui suivent. Une simple palissade ou un trou ancien sans clapet ont un risque beaucoup plus faible — ils peuvent souvent être surveillés sans laser.
Diagnostic
Tout patient présentant un DPV symptomatique (corps flottants, phosphènes) doit bénéficier d'un fond d'œil dilaté complet, en particulier de la périphérie rétinienne. La rétinophotographie grand champ aide à documenter les lésions et à les suivre.
Traitement
L'objectif est préventif : empêcher le décollement de rétine avant qu'il ne se constitue.
Les déchirures à risque sont traitées par photocoagulation laser au cabinet, en consultation, sous anesthésie topique. Le laser crée des micro-cicatrices autour de la déchirure qui « soudent » la rétine et empêchent le passage de liquide. Le geste est rapide, peu douloureux, et généralement très efficace.
En cas de déchirure très antérieure inaccessible au laser, une cryothérapie peut être proposée. En cas de petit décollement déjà constitué, on bascule vers la chirurgie au bloc.
Hémorragie intra-vitréenne.
Quand un vaisseau rétinien fragile se rompt et saigne dans le gel vitréen, le sang opacifie l'œil de l'intérieur — le patient se retrouve avec une baisse de vision brutale, parfois précédée de pluies de corps flottants noirs. C'est un motif fréquent de consultation en urgence.
Définition
Le sang qui pénètre dans le vitré transparent le rend opaque, masquant tout ou partie de la rétine. Selon l'abondance, le patient ressent depuis une simple gêne (« mouche » devant l'œil) jusqu'à une perte visuelle quasi totale.
Les principales causes :
- Déchirure rétinienne lors d'un DPV — il faut chercher la déchirure dès que la rétine redevient visible.
- Rétinopathie diabétique proliférante — saignement de néovaisseaux fragiles.
- Occlusion veineuse rétinienne ischémique.
- DMLA exsudative avec hémorragie sous-rétinienne se diffusant dans le vitré.
- Macroanévrisme rétinien, traumatisme, troubles de la coagulation.
Risques
L'enjeu est double : traiter la cause (qui peut nécessiter laser ou chirurgie) et évacuer le sang qui empêche de voir l'œil et de récupérer une vision utile. Une hémorragie qui persiste plusieurs mois peut induire des complications : prolifération vitréorétinienne, glaucome.
Diagnostic
L'échographie B est ici essentielle : elle visualise la rétine derrière le sang et écarte un décollement associé. Le fond d'œil de l'œil controlatéral oriente vers la cause (diabète, occlusion).
Traitement
Hémorragie isolée et non massive : attente d'une résorption spontanée pendant 4 à 8 semaines, en position semi-assise pour faciliter la sédimentation, avec surveillance échographique.
Hémorragie persistante ou très abondante, ou décollement de rétine sous-jacent : vitrectomie 25G pour évacuer le sang, traiter la cause (laser sur la déchirure ou les zones ischémiques) et permettre la récupération visuelle.
Quatre examens avant le bloc.
Tous les examens préopératoires sont réalisés sur place, en consultation. La consultation d'anesthésie complète le bilan dans les semaines précédant l'intervention.

Fond d'œil dilaté
Cartographie complète de la rétine périphérique : déchirures, palissades, zones de traction. Indispensable avant tout geste sur la rétine.
OCT maculaire
Mesure exacte d'une membrane épimaculaire ou d'un trou (taille au point le plus étroit). Élément déterminant du pronostic.
Échographie B
Indispensable quand la rétine n'est pas visible (cataracte dense, hémorragie vitréenne). Permet de voir un décollement caché derrière les milieux opaques.
Biométrie + consultation anesthésie
Biométrie si une chirurgie de cataracte est associée. Consultation d'anesthésie obligatoire dans le mois précédant l'intervention.
Quatre gestes pour restaurer la rétine.
La chirurgie vitréo-rétinienne moderne combine plusieurs techniques selon la pathologie et son stade. La vitrectomie 25G est la technique de socle, à laquelle s'ajoutent au besoin cerclage, tamponnement et pelage de membrane.
Vitrectomie 25G
Trois micro-incisions de 0,5 mm dans la sclère permettent l'introduction des instruments : infusion, fibre optique d'éclairage, vitréotome qui aspire et coupe le vitré. Geste réalisé au microscope, sous anesthésie locorégionale, sans points de suture le plus souvent.
Cerclage scléral
Une bandelette de silicone est placée tout autour du globe oculaire pour indenter la sclère de l'extérieur, rapprochant ainsi la paroi de la rétine décollée. Technique éprouvée, parfois associée à la vitrectomie ou utilisée seule chez le sujet jeune ou pour certains décollements simples.
Tamponnement par gaz ou silicone
En fin de vitrectomie, l'œil est rempli d'un agent tampon qui maintient la rétine appliquée le temps de la cicatrisation. Le gaz (SF6, C2F6, C3F8) se résorbe spontanément en 2 à 8 semaines. L'huile silicone est utilisée pour les cas complexes ; elle nécessite une seconde intervention pour son retrait à 3-6 mois.
Pelage de la membrane limitante interne
La MLI est la couche la plus interne de la rétine, transparente et invisible à l'œil nu. Elle est colorée par un colorant vital (Brilliant Blue), puis décollée à la pince micro-chirurgicale sur quelques millimètres autour de la macula. Geste essentiel dans la chirurgie du trou maculaire et de la membrane épimaculaire.

De la consultation à la récupération.
Quatre étapes structurées, du premier examen à la consultation de contrôle. La grande majorité des interventions se déroule en hospitalisation de jour.
Consultation pré-opératoire
2 à 4 sem. avantDiagnostic confirmé, indication posée, technique choisie. Examens préopératoires sur place. Rendez-vous pris pour la consultation d'anesthésie obligatoire.
- Fond d'œil, OCT, échographie B
- Information détaillée, devis, consentement
- Ordonnance pré-opératoire
Le jour J
AmbulatoireArrivée à jeun le matin. Anesthésie locorégionale dans la grande majorité des cas (parfois générale si nécessaire). Intervention au microscope, durée variable selon la pathologie.
- MER : 30 à 45 min
- Trou maculaire : 45 à 60 min
- DR : 60 min à 1h30
- Sortie le jour même
Suites immédiates
7 à 15 joursPansement le premier jour. Collyres antibiotiques et anti-inflammatoires. Si tamponnement par gaz, position de la tête prescrite (face vers le sol pour les trous maculaires) pendant 7 à 10 jours.
- Pas de conduite tant que la vision n'est pas revenue
- Pas de port de charges lourdes
- Avion strictement contre-indiqué avec gaz
Récupération
3 à 6 moisConsultations de contrôle à J+1, J+7, J+30, puis à 3 et 6 mois. La récupération visuelle est progressive et dépend de la pathologie initiale et de l'ancienneté de l'atteinte.
- MER : amélioration sur 3-6 mois
- Trou maculaire : fermeture à 1 mois, vision à 3-6 mois
- DR : variable selon atteinte maculaire
Deux chirurgiens vitréo-rétiniens.
La chirurgie de la rétine est assurée par les Drs Pierre Nicolle et Violaine Allou. Tous deux sont également formés à la rétine médicale, ce qui assure une prise en charge cohérente du diagnostic au suivi à long terme.

Dr Pierre Nicolle
Expert en chirurgie de la rétine, de la cataracte et du glaucome. Chirurgie vitréo-rétinienne complexe : décollement de rétine, trou maculaire, membrane épimaculaire.
Médical + Chirurgical Voir le profil →
Dr Violaine Allou
Experte en chirurgie de la rétine et de la cataracte. Thèse sur l'œdème maculaire post-opératoire du décollement de rétine. Prise en charge médicale et chirurgicale.
Médical + Chirurgical Voir le profil →Ce que les patients nous demandent souvent.
L'intervention nécessite-t-elle une hospitalisation ?
La grande majorité des interventions se fait en hospitalisation ambulatoire : entrée le matin, sortie le soir même. Une hospitalisation conventionnelle peut être proposée pour certaines situations particulières (anesthésie générale, comorbidités, isolement).
Quel type d'anesthésie ?
La vitrectomie se réalise le plus souvent sous anesthésie locorégionale : une injection autour de l'œil endort l'œil, les paupières et les muscles oculaires. Le patient est conscient mais ne ressent rien. Une anesthésie générale est possible en cas de demande du patient ou de contre-indication à la locorégionale.
Combien de temps dure l'intervention ?
Entre 30 minutes et 1h30 selon la pathologie : 30 à 45 min pour une membrane épimaculaire, 45 à 60 min pour un trou maculaire, 60 min à 1h30 pour un décollement de rétine. À cela s'ajoute le temps d'installation et de surveillance post-anesthésique.
L'opération est-elle douloureuse ?
Non. L'intervention est indolore grâce à l'anesthésie. Dans les heures qui suivent, l'œil peut être un peu sensible et larmoyer ; un traitement antalgique simple (paracétamol) suffit dans la quasi-totalité des cas.
Pourquoi dois-je rester la tête en bas après l'intervention ?
Lorsqu'un tamponnement par gaz est nécessaire (trou maculaire, certains décollements), la bulle de gaz remonte naturellement vers le haut. Pour qu'elle s'applique contre la zone à cicatriser, il faut positionner cette zone vers le haut — donc face vers le sol pour la macula. Cette contrainte dure 7 à 10 jours, le temps que la cicatrisation se fasse. Elle est indispensable au succès de la chirurgie.
Puis-je prendre l'avion après l'opération ?
Non, formellement contre-indiqué tant qu'il reste du gaz dans l'œil (2 à 8 semaines selon le type de gaz). En altitude, la pression atmosphérique baisse et le gaz se dilate, ce qui peut provoquer une montée brutale et grave de la pression intra-oculaire. Cette contre-indication est absolue : elle inclut aussi certains trajets en montagne au-delà de 1 000-1 500 m. Votre chirurgien vous remettra une attestation à montrer aux compagnies aériennes si nécessaire.
Quand pourrai-je reprendre la conduite, le travail, le sport ?
Conduite : dès que la vision est revenue suffisamment et que vous vous sentez à l'aise — généralement 1 à 4 semaines. Travail de bureau : 1 à 2 semaines. Travail physique : 4 à 6 semaines. Sport doux : 4 semaines. Sports avec impacts ou immersion (boxe, plongée) : 3 mois minimum. Ces délais sont à adapter au cas par cas avec votre chirurgien.
Quand reverrai-je bien ?
La récupération est progressive sur 3 à 6 mois. Après une membrane épimaculaire, l'amélioration est lente mais continue. Après un décollement de rétine, le pronostic dépend principalement de l'atteinte ou non de la macula avant l'intervention : si la macula n'était pas décollée, la récupération est souvent très bonne ; si elle l'était, la récupération est plus variable. Une cataracte apparaît dans les mois ou années qui suivent une vitrectomie chez le sujet de plus de 50 ans — elle pourra être opérée secondairement.
Y a-t-il un risque de récidive ?
Tout dépend de la pathologie. Une membrane épimaculaire peut récidiver dans environ 5 à 10 % des cas. Un trou maculaire opéré et fermé récidive très rarement. Pour le décollement de rétine, environ 10 % des patients nécessitent une seconde intervention pour réappliquer la rétine, généralement réalisée rapidement après le premier geste.
Et l'autre œil ?
Pour la plupart des pathologies (MER, trou maculaire, hémorragie), il n'y a pas de risque accru pour l'œil controlatéral. Pour le décollement de rétine, le risque sur l'autre œil est multiplié par 4 environ — un examen complet de la périphérie rétinienne du côté sain est systématiquement réalisé, et toute lésion à risque est traitée préventivement par laser.
Le cabinet travaille-t-il avec les mutuelles ?
Non. Le Pôle Ophtalmo pratique le tiers payant sur la part Sécurité sociale uniquement. La part complémentaire reste à votre charge au moment du règlement : votre mutuelle vous rembourse ensuite selon votre contrat. Ce fonctionnement est indiqué sur vos devis et factures.
Rétine médicale.
DMLA, rétinopathie diabétique, occlusions vasculaires, choriorétinopathie séreuse centrale, néovaisseaux du myope fort : la prise en charge des pathologies traitées par injections, laser et surveillance est détaillée sur la page dédiée.
Prenez rendez-vous pour un avis chirurgical.
Vitrectomie 25G mini-invasive, cerclage scléral, tamponnement par gaz ou silicone : tous les gestes de chirurgie vitréo-rétinienne sont assurés sur place, en hospitalisation ambulatoire.
Être opéré de la rétine à Melun
La chirurgie vitréo-rétinienne au Pôle Ophtalmo de Melun est assurée par le Dr Pierre Nicolle, le Dr Violaine Allou et le Dr Julia Meney, qui interviennent sur l'ensemble des pathologies du segment postérieur : décollement de rétine, membrane épimaculaire, trou maculaire, hémorragie du vitré, traction vitréo-maculaire et complications du diabète.
Les interventions sont réalisées en bloc opératoire conventionné, en hospitalisation ambulatoire dans une clinique partenaire de Melun. Les techniques utilisées sont actuelles : vitrectomie 25G transconjonctivale, pelage de la membrane limitante interne au Brilliant Blue, tamponnement par gaz (SF6, C2F6, C3F8) ou huile de silicone selon la pathologie. Le bilan préopératoire (OCT maculaire, échographie B, fond d'œil) est réalisé sur place dans nos locaux du 28 rue Jules Ferry à Melun.
Le cabinet reçoit les patients de Melun, Fontainebleau, Sénart, Brie-Comte-Robert, Provins, Nemours et de toute la Seine-et-Marne. Une ligne d'urgence ophtalmologique est disponible. Prise de rendez-vous sur Doctolib ou au 01 64 81 11 36.
Recommandations & références.
- EURETINA Guidelines on Rhegmatogenous Retinal Detachment. European Society of Retina Specialists, 2019. euretina.org
- Posterior Vitreous Detachment, Retinal Breaks, and Lattice Degeneration — Preferred Practice Pattern. American Academy of Ophthalmology, 2019. aao.org
- Idiopathic Epiretinal Membrane and Vitreomacular Traction — Preferred Practice Pattern. American Academy of Ophthalmology, 2019. aao.org
- Rapport SFO 2014 — Décollements de rétine. Société Française d'Ophtalmologie, 2014. sfo.asso.fr
- Guidelines for Vitreoretinal Surgery. Royal College of Ophthalmologists, 2010 (révision 2022).