Dépister avant que
le champ visuel
ne s'efface.
Le glaucome est la première cause de cécité en France. Totalement silencieux à ses débuts, il ronge le nerf optique et le champ visuel pendant des années sans signe d'alerte. Un dépistage régulier dès 40 ans change le pronostic.
Une pression qui use
le nerf optique, fibre par fibre.
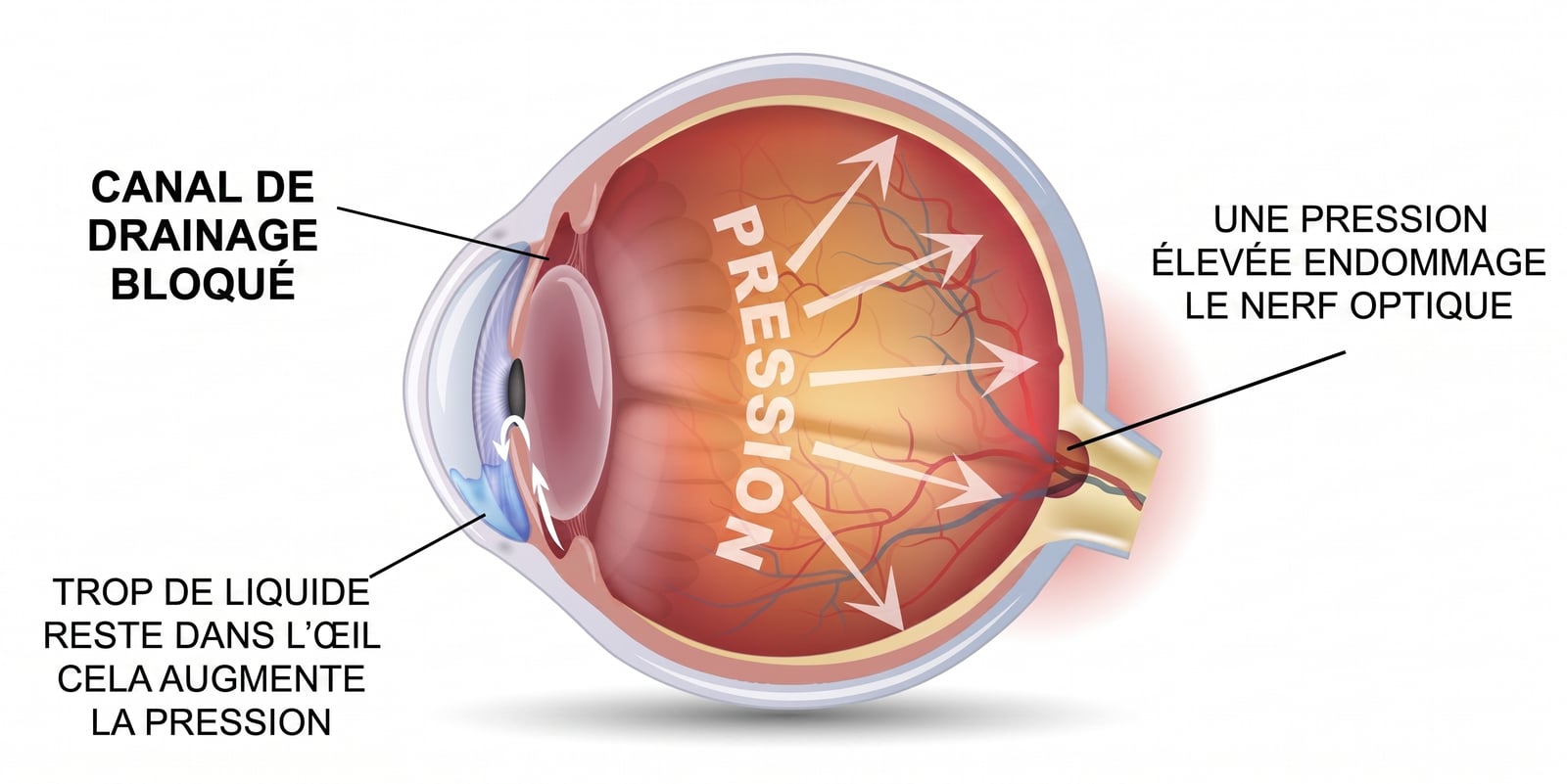
Le glaucome est une pathologie du nerf optique liée à une hypertonie oculaire. Lorsque la pression intra-oculaire augmente, le nerf optique subit une détérioration très progressive qui peut entraîner une atteinte du champ visuel.
L'élévation de pression vient le plus souvent d'un défaut d'écoulement de l'humeur aqueuse à travers le trabéculum : un fin réseau de drainage situé entre l'iris et la cornée. Dans certaines formes plus spécifiques (glaucome pigmentaire, pseudo-exfoliation capsulaire) ou sous corticothérapie, ce drainage se trouve encore plus perturbé.
À la différence des pathologies rétiniennes, le glaucome ne fait pas mal et ne trouble pas la vision centrale avant des stades avancés. Il attaque la vision périphérique en silence : le champ visuel se rétrécit progressivement, et la perte, irréversible, ne devient perceptible que lorsque le nerf est déjà largement abîmé.

Le champ visuel se ferme de la périphérie vers le centre.
Pendant des années, la personne atteinte ne ressent rien. Le cerveau comble les manques, l'autre œil compense. Puis un jour, au volant ou dans un escalier, la vision périphérique fait défaut : et il est déjà tard.
La pression intra-oculaire, facteur clé
L'humeur aqueuse circule en permanence dans la chambre antérieure de l'œil et s'évacue via le trabéculum. Lorsque ce drainage se bloque partiellement, la pression monte. Une PIO au-dessus de 21 mmHg est un signal d'alerte : mais certains glaucomes surviennent à pression normale, d'où l'intérêt d'examiner aussi le nerf optique lui-même.
Le nerf optique, la cible
Sous l'effet de la pression, les fibres nerveuses qui composent le nerf optique disparaissent progressivement. Au fond d'œil, on observe une excavation croissante de la papille ; à l'OCT, l'épaisseur de la couche des fibres nerveuses rétiniennes diminue, millimètre par millimètre.
Le champ visuel, le témoin
Le déficit débute typiquement par un scotome arciforme dans la partie supérieure ou inférieure du champ, puis s'étend vers le centre. En l'absence de traitement, il aboutit à une vision tubulaire, puis à la cécité : irréversible, car les fibres détruites ne se régénèrent pas.
Les formes secondaires
Certains glaucomes ont une cause identifiable : pseudo-exfoliation capsulaire (dépôts blanchâtres dans la chambre antérieure), glaucome pigmentaire (dispersion des pigments iriens), ou encore glaucomes cortico-induits chez les patients sous corticoïdes au long cours. Leur prise en charge suit le même principe, avec un suivi plus rapproché.
Aucun symptôme
n'annonce les premiers stades.
C'est tout le piège.
Pas de douleur. Pas de flou. Pas de voile. Le champ visuel se rétrécit lentement, et le cerveau compense. Quand le patient s'aperçoit de quelque chose, le nerf optique est déjà largement altéré : et les fibres perdues ne reviendront pas. Seul un dépistage systématique peut renverser cette logique.
La moitié des personnes atteintes s'ignorent encore.
Un trio d'examens
qui pose le diagnostic : et le suit.
Aucun examen n'est suffisant seul. Le diagnostic de glaucome repose sur la cohérence entre la pression mesurée, l'aspect du nerf optique à l'OCT, et la topographie du déficit au champ visuel. Ces trois piliers reviennent à chaque consultation de suivi pour surveiller la progression.
Tonométrie
À l'aide d'un tonomètre à air ou d'un tonomètre à applanation, nous mesurons la pression intra-oculaire. Une PIO supérieure à 21 mmHg est un signal d'alerte : mais le glaucome peut exister à pression normale, donc la valeur seule ne suffit pas.
OCT du nerf optique
L'OCT (tomographie en cohérence optique) mesure l'épaisseur de la couche des fibres nerveuses rétiniennes autour de la papille. C'est l'examen le plus précoce et le plus sensible pour détecter un amincissement, avant même toute altération du champ visuel.
Champ visuel
Le champ visuel automatisé teste la sensibilité de chaque point du champ périphérique. Il révèle les scotomes (zones aveugles) invisibles au patient. Comparé aux examens précédents, il permet de détecter une progression et d'ajuster le traitement.
À retenir : Aux stades précoces, aucun de ces examens ne dérange le patient. C'est pour cela qu'un dépistage systématique dès 40 ans est indispensable : et plus tôt encore en cas d'antécédents familiaux de glaucome.
Une escalade thérapeutique
progressive et personnalisée.
L'objectif n'est pas de guérir (les fibres perdues ne reviennent pas) mais de faire baisser la pression intra-oculaire suffisamment pour stopper la progression. Le traitement démarre toujours par le moins invasif, et s'intensifie uniquement si nécessaire, à vie.
Collyres
hypotonisants
De nombreuses classes thérapeutiques existent : analogues de prostaglandines, bêta-bloquants, alpha-agonistes, inhibiteurs de l'anhydrase carbonique. On peut en associer jusqu'à 4 différentes.
Ces collyres doivent impérativement être administrés tous les jours, à vie, dès que le diagnostic est posé. L'observance est un enjeu majeur : manquer ses gouttes, c'est laisser la pression remonter et le nerf s'abîmer davantage.
- Instillation quotidienne, généralement le soir
- Effets secondaires locaux possibles (rougeur, sécheresse, allongement des cils)
- Suivi tous les 4 à 6 mois pour vérifier l'efficacité et la tolérance
Laser SLT
(Trabéculoplastie
sélective)
La trabéculoplastie sélective au laser consiste à réaliser des impacts très précis dans l'angle entre l'iris et la cornée, au niveau du trabéculum. Ces impacts élargissent les mailles du filtre et restaurent la perméabilité à l'humeur aqueuse : la pression baisse.
Le geste est indolore, sans incision, réalisé au cabinet en une dizaine de minutes sous collyre anesthésiant. Il peut être proposé en première intention ou en complément des collyres, et est renouvelable après quelques années.
- Baisse moyenne de la PIO de 20 à 30 %
- Efficacité progressive sur 4 à 6 semaines
- Permet parfois de réduire, voire d'arrêter, certains collyres
Chirurgie
filtrante
Lorsque les traitements non invasifs ne suffisent plus à stabiliser la pression, une chirurgie filtrante de dérivation est proposée. Le principe : créer une nouvelle voie d'évacuation pour l'humeur aqueuse, en la faisant drainer sous la conjonctive (on parle de "bulle de filtration").
Intervention spécialisée, réalisée au bloc sous anesthésie locale ou générale courte. Plusieurs techniques existent et sont choisies au cas par cas :
- Sclérectomie profonde non perforante : technique de référence au pôle, ne perce pas complètement la paroi oculaire, donc risque d'hypotonie post-opératoire réduit
- Trabéculectomie : technique plus ancienne, très efficace, avec création d'une fistule filtrante protégée par un volet scléral
Chirurgie mini-invasive
iStent & cataracte
Pour les patients glaucomateux qui présentent aussi une cataracte, nous réalisons la chirurgie des iStent dans le même temps opératoire que la chirurgie de la cataracte. Deux micro-implants en titane, plus petits qu'un grain de riz, sont insérés dans le trabéculum pour faciliter l'évacuation de l'humeur aqueuse et abaisser durablement la pression intra-oculaire.
L'intérêt est triple : une seule intervention pour deux pathologies, peu de gestes ajoutés à la chirurgie de cataracte (quelques minutes supplémentaires), et souvent une réduction voire un arrêt des collyres hypotonisants en post-opératoire. La chirurgie est réalisée au bloc de la Clinique Saint-Jean-l'Ermitage à Melun.
Ce que les patients
nous demandent le plus.
Je ne vois rien d'anormal : ai-je vraiment besoin d'un dépistage ?
+
Oui, précisément parce que vous ne voyez rien. Le glaucome est asymptomatique pendant des années. Quand les premiers signes deviennent perceptibles, 30 à 40 % des fibres du nerf optique sont déjà détruites : et ces fibres ne se régénèrent pas.
À partir de 40 ans, un examen tous les 2 ans suffit à dépister la grande majorité des cas à un stade où le traitement est encore pleinement efficace. C'est l'un des rares dépistages ophtalmologiques à avoir un vrai impact individuel et collectif.
Un parent a un glaucome : à quel âge dois-je me faire dépister ?
+
Le risque est multiplié par 4 à 10 lorsqu'un parent au premier degré est atteint. Un premier examen est recommandé dès 35 ans, voire plus tôt si le parent a été diagnostiqué précocement. Mentionnez systématiquement cet antécédent lors de votre consultation : cela changera le rythme de surveillance.
Les collyres doivent-ils vraiment être pris à vie ?
+
Oui, dès que le diagnostic est posé. Le glaucome est une maladie chronique : la pression baisse tant que vous mettez les gouttes, et remonte dès que vous arrêtez. Un nerf optique déjà affaibli ne supporte pas les fluctuations.
En cas de difficulté d'observance (oublis, effets secondaires), le laser SLT peut permettre d'alléger le traitement, parfois même de le suspendre temporairement. À discuter avec votre ophtalmologiste.
Le laser SLT fait-il mal ? Combien de temps dure l'effet ?
+
Non, le SLT est totalement indolore. Il se fait au cabinet, sous simple collyre anesthésiant, en une dizaine de minutes. La baisse de pression s'installe progressivement sur 4 à 6 semaines.
L'effet dure en moyenne 3 à 5 ans. Le laser est renouvelable : on peut refaire un deuxième, parfois un troisième passage.
La chirurgie fait-elle récupérer la vision perdue ?
+
Non. Aucun traitement (ni collyre, ni laser, ni chirurgie) ne régénère les fibres nerveuses détruites. L'objectif de la chirurgie est d'arrêter la progression en baissant la pression, pour préserver ce qui reste. D'où l'importance capitale du dépistage précoce.
J'ai un glaucome et une cataracte : peut-on tout opérer en une fois ?
+
Oui. Lorsqu'un glaucome coexiste avec une cataracte, nous proposons la pose d'iStent (chirurgie mini-invasive, MIGS) dans le même temps opératoire que la chirurgie de la cataracte. Deux micro-implants en titane, plus petits qu'un grain de riz, sont positionnés dans le trabéculum pour améliorer le drainage de l'humeur aqueuse.
Concrètement : une seule intervention, une seule anesthésie, une seule convalescence. L'ajout de l'iStent ne rallonge la chirurgie que de quelques minutes. Beaucoup de patients réduisent ensuite leurs collyres hypotonisants, certains peuvent même les arrêter. L'intervention est réalisée au bloc de la Clinique Saint-Jean-l'Ermitage.
Peut-on avoir un glaucome avec une pression normale ?
+
Oui. On parle alors de glaucome à pression normale. La PIO mesurée reste en dessous de 21 mmHg, mais le nerf optique est progressivement altéré : souvent pour des raisons vasculaires (mauvaise vascularisation de la tête du nerf optique). Le diagnostic repose alors sur l'OCT et le champ visuel, pas sur la tonométrie.
Peut-on conduire avec un glaucome ?
+
Oui, tant que le champ visuel reste suffisant : la réglementation française impose un certain nombre de degrés de champ horizontal et vertical pour le permis. Le champ visuel effectué régulièrement permet de vérifier votre conformité. En cas de glaucome avancé avec atteinte centrale ou bilatérale sévère, un avis spécialisé est nécessaire avant de poursuivre la conduite.
Le cabinet travaille-t-il avec les mutuelles ?
+
Non. Le Pôle Ophtalmo pratique le tiers payant sur la part Sécurité sociale uniquement. La part complémentaire reste à votre charge au moment du règlement : votre mutuelle vous rembourse ensuite selon votre contrat. Ce fonctionnement est indiqué sur vos devis et factures.
Un dépistage
vaut mieux qu'une cécité.
À partir de 40 ans, prenez rendez-vous pour un examen de dépistage. Tonométrie, OCT, fond d'œil : tout est fait en une seule consultation au Pôle.
Être suivi et opéré du glaucome à Melun
La prise en charge du glaucome au Pôle Ophtalmo de Melun est portée par le Dr Anthony Chiche, qui a une activité particulière dans cette pathologie. Il assure le diagnostic complet (gonioscopie, OCT du nerf optique et des cellules ganglionnaires, champ visuel Humphrey, pachymétrie, mesure de la pression intra-oculaire), l'adaptation du traitement médical (collyres hypotonisants), la trabéculoplastie sélective au laser (SLT) ainsi que la chirurgie filtrante moderne : MIGS (iStent, Hydrus) en combinaison avec la chirurgie de la cataracte, et trabéculectomie classique pour les formes évoluées.
Le plateau technique sur place permet de réaliser tous les examens de dépistage et de suivi en une seule consultation, dans les locaux du 28 rue Jules Ferry à Melun. Le glaucome étant une maladie longtemps silencieuse, le dépistage à partir de 40 ans est essentiel — particulièrement en cas d'antécédents familiaux ou de myopie forte.
Le cabinet reçoit les patients de Melun, Fontainebleau, Sénart, Brie-Comte-Robert, Provins, Nemours et de toute la Seine-et-Marne. Prise de rendez-vous sur Doctolib ou au 01 64 81 11 36.
Recommandations & références.
- European Glaucoma Society — Terminology and Guidelines for Glaucoma, 5th Edition. EGS, 2020. eugs.org
- Primary Open-Angle Glaucoma — Preferred Practice Pattern. American Academy of Ophthalmology, 2020. aao.org
- Rapport SFO 2014 — Glaucome primitif à angle ouvert. Société Française d'Ophtalmologie, 2014. sfo.asso.fr
- Dépistage et diagnostic du glaucome chronique à angle ouvert. Haute Autorité de Santé, 2006 (révision 2018). has-sante.fr
- World Glaucoma Association — Consensus Series. WGA, 2008-2023.